Toksiska epidermas nekrolīze, kas tas ir, simptomi un kā tiek veikta ārstēšana

Sistēmiskā epidermas nekrolīze jeb NET ir reta ādas slimība, kurai raksturīgi bojājumi visā ķermenī, kas var izraisīt pastāvīgu ādas lobīšanos. Šo slimību galvenokārt izraisa tādu medikamentu lietošana kā allopurinols un karbamazepīns, bet tā var būt arī baktēriju vai vīrusu infekciju rezultāts, piemēram,.
NET ir sāpīgs un līdz 30% gadījumu var būt letāls, tāpēc, tiklīdz parādās pirmie simptomi, ir svarīgi konsultēties ar dermatologu, lai diagnozi varētu apstiprināt un sākt ārstēšanu..
Ārstēšanu veic intensīvās terapijas nodaļā, un to galvenokārt veic, apturot zāles, kas izraisa šo slimību. Turklāt, ņemot vērā ādas un gļotādas iedarbību, tiek veikti profilaktiski pasākumi, lai izvairītos no infekcijas slimnīcā, kas var vēl vairāk pasliktināt pacienta klīnisko stāvokli..
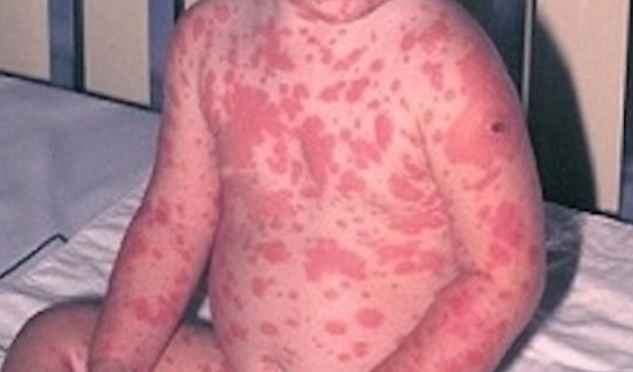
NET simptomi
Raksturīgākais toksiskās epidermas nekrolīzes simptoms ir ādas bojājumi vairāk nekā 30% ķermeņa, kas var asiņot un izdalīt šķidrumus, sekmējot dehidratāciju un infekcijas.
Galvenie simptomi ir līdzīgi gripai, piemēram:
- Savārgums;
- Augsts drudzis;
- Klepus;
- Sāpes muskuļos un locītavās.
Šie simptomi tomēr izzūd pēc 2-3 dienām, un tiem seko:
- Izsitumi uz ādas, kas var asiņot un būt sāpīgi;
- Nekrozes zonas ap bojājumiem;
- Ādas pīlings;
- Pūslīši;
- Izmaiņas gremošanas sistēmā sakarā ar bojājumu klātbūtni gļotādā;
- Čūlu rašanās mutē, rīklē un tūpļa, retāk;
- Acu pietūkums.
Toksiskas epidermas nekrolīzes bojājumi notiek praktiski visā ķermenī, atšķirībā no Stīvensa-Džonsona sindroma, kam, neskatoties uz to, ka tiem ir vienādas klīniskās izpausmes, diagnoze un ārstēšana, bojājumi ir vairāk koncentrēti stumbrā, sejā un krūtīs. Uzziniet vairāk par Stīvensa-Džonsona sindromu.
Galvenie cēloņi
Toksisko epidermas nekrolīzi galvenokārt izraisa medikamenti, piemēram, allopurinols, sulfonamīds, pretkrampju līdzekļi vai pretepilepsijas līdzekļi, piemēram, piemēram, karbamazepīns, fenitoīns un fenobarbitāls. Turklāt cilvēkiem, kuriem ir autoimūnas slimības, piemēram, sistēmiskā sarkanā vilkēde, vai kuriem ir traucēta imūnsistēma, piemēram, AIDS, biežāk ir nekrolīzei raksturīgi ādas bojājumi..
Ādas bojājumi var ne tikai izraisīt narkotikas, bet arī vīrusu, sēnīšu, vienšūņu vai baktēriju infekcijas un audzēju klātbūtnes dēļ. Šo slimību var ietekmēt arī vecums un ģenētiski faktori.

Kā tiek veikta ārstēšana
Toksiskās epidermas nekrolīzes ārstēšanu veic intensīvas terapijas nodaļā apdegumiem, un tā sastāv no pacienta lietoto medikamentu izvadīšanas, jo parasti NET ir noteiktu zāļu nelabvēlīgu reakciju rezultāts..
Turklāt, injicējot serumu vēnā, tiek aizstāti šķidrumi un elektrolīti, kas zaudēti plašu ādas bojājumu dēļ. Ikdienas rūpes par traumām veic arī medmāsa, lai izvairītos no ādas vai ģeneralizētām infekcijām, kas var būt diezgan nopietnas un vēl vairāk apdraudēt pacienta veselību..
Kad bojājumi sasniedz gļotādu, cilvēkam barošana var kļūt apgrūtināta, un tāpēc ēdienu ievada intravenozi, līdz gļotādas ir atgūtas..
Lai mazinātu diskomfortu, ko rada bojājumi, ādas hidratācijas veicināšanai var izmantot arī auksta ūdens kompreses vai neitrālos krēmus. Turklāt ārsts var arī ieteikt lietot antialergēnus, kortikosteroīdus vai antibiotikas, piemēram, ja NET izraisa baktērijas vai ja pacients slimības rezultātā ir ieguvis infekciju un tas var pasliktināt klīnisko stāvokli.
Kā tiek noteikta diagnoze
Diagnoze galvenokārt tiek veikta, pamatojoties uz bojājumu īpašībām. Nav laboratorijas testa, kas varētu norādīt, kuras zāles ir atbildīgas par slimību, un stimulēšanas testi šajā gadījumā nav norādīti, jo tas var izraisīt slimības pasliktināšanos. Tādējādi personai ir svarīgi informēt ārstu, ja viņam ir kāda slimība vai ja viņš lieto kādus medikamentus, lai ārsts varētu apstiprināt slimības diagnozi un identificēt slimības izraisītāju..
Turklāt, lai apstiprinātu diagnozi, ārsts parasti pieprasa ādas biopsiju, kā arī pilnīgu asins analīzi, asins, urīna un brūču sekrēcijas mikrobioloģiskos testus, lai pārbaudītu, vai nav infekcijas, kā arī dažu imūnreakciju izraisošu faktoru devas..